- Детская больница Сафра > Детский центр гематоонкологии > Острая лимфобластическая лейкемия > Стадии острого лейкоза
Стадии острого лейкоза

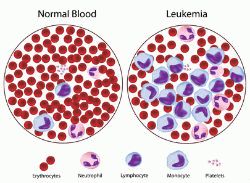
Лечение лейкоза у детей в Израиле планируется с учетом тяжести заболевания. Как правило, тяжесть злокачественного процесса определяется его стадией: размером первичного опухолевого очага, присутствием злокачественных клеток в лимфатических узлах, наличием метастаз в других отделах тела. При остром лимфобластном лейкозе у детей клинические онкологи предпочитают оперировать понятием группы риска. Чтобы определить, в какой именно группе риска находится больной ребенок, в детской больнице Сафра выполняют ряд диагностических проверок. Их цель – оценить масштаб заболевания и подтвердить или исключить наличие злокачественных клеток в центральной нервной системе, тканях яичек у мальчиков или в других органах.
Особенностью ракового заболевания является его способность распространяться на другие отделы тела, за пределы первичной опухоли. Раковые клетки могут мигрировать несколькими путями:
- через кровь, попадая в периферические органы, например, головной мозг
- через лимфатические сосуды
- прорастая в соседние ткани
Необходимо подчеркнуть, что вторичный очаг (метастазы) по своим характеристикам идентичен первичному. Иными словами, если у пациента с острым лимфобластным лейкозом присутствуют метастазы в головном мозге, они сформированы из клеток, чьи качества схожи с бластными клетками и принципиально отличаются от первичных раковых опухолей головного мозга.
Чем обширнее злокачественный процесс, тем выше стадия заболевания. Для классификации стадий используют различные системы, например TNM. Однако точную стадию лейкоза, в отличие от солидных раковых опухолей, бывает трудно определить, пользуясь стандартной шкалой. Поэтому в Израиле применяют классификацию, основанную на понятии групп риска:
- Стандартная группа риска. К ней относятся дети в возрасте от 1 до 9 лет, у которых на момент постановки диагноза число лейкоцитов в периферической крови составляло менее 50.000 единиц на микролитр.
- Группа повышенного риска. В нее входят дети младше 1 года или старше 9 лет, а также те, у кого число лейкоцитов в периферической крови на момент диагностики острого лимфобластного лейкоза превышало 50.000 единиц на микролитр.
План лечения составляют в соответствии с принадлежностью ребенка к группе риска. В отдельную диагностическую категорию выделяют рецидив острого лимфобластного лейкоза – состояние, при котором после полученного лечения и периода ремиссии вновь появляются признаки заболевания. Опухолевый очаг при рецидиве может локализоваться в костном, головном или спинном мозге, яичках или в других внутренних органах. Ранний рецидив лейкоза, развивающийся через короткий срок после завершения курса лечения, считается фактором повышенного риска.
Важным прогностическим и клиническим признаком является наличие бластных клеток в каких-либо отделах тела, помимо круга кровообращения и лимфатической системы, в особенности — в центральной нервной системе (такое состояние называют нейролейкемией). Чтобы оценить масштабы процесса, выполняют следующие мероприятия:
- Люмбальная пункция. Через прокол в поясничной области забирают на анализ небольшое количество спинномозговой жидкости, омывающей спинной и головной мозг. Присутствие в ней злокачественных клеток означает, что пациенту требуется более интенсивное и агрессивное лечение.
- Рентгенография грудной клетки, компьютерная томография. Эти проверки помогают оценить состояние внутренних органов.
- Биопсия тканей яичка. Эта процедура производится лишь в тех случаях, когда присутствует обоснованное подозрение на наличие в тканях яичек злокачественных клеток.










